- وقفه تنفسی مرکزی خواب
در انجام درمانهای OSA امتحان شده اند اما با موفقیت همراه نبودند.
در ابتدا تصور می شد مدروکسی پروژسترون استات(پروورا) مفید است اما امروزه به ندرت به کار می رود.
به همین ترتیب ضد افسردگی های سه حلقه ای گاهی شدت وقفه تنفسی را با کاهش خواب REM کاهش میدهند ( مرحله ای از خواب که در آن معمولاً و وقفه تنفسی انسدادی شایعتر است).
گزارش شده تئوفیلین وقفه تنفسی را کاهش می دهد اما مطالعات بیشتر در این زمینه نیاز است.
همچنین مطالعات حیوانی حاکی است که میرتازاپین(رمرون)و ترکیبات مشابه موثر بر سروتونین پیش سیناپسی سبب بهبود تنفس می شوند؛ اما مطالعات در انسانها ناامید کننده بود.
تنها درمان دارویی که برای استفاده در بیماران دچار OSA تهدید شده است داروی تحریک کننده بیداری مدافینیل است.
اما مدافینیل پاتوفیزیولوژی انسداد مجرای هوایی را درمان نمی کند بلکه به عنوان کمکی برای درمان خواب آلودگی باقی مانده که در ۸ تا ۱۲ درصد بیمارانی که با درمان PAP درمان شدهاند استفاده میشود.
در ادامه با کلینیک اعصاب و روان هیربد همراه باشید
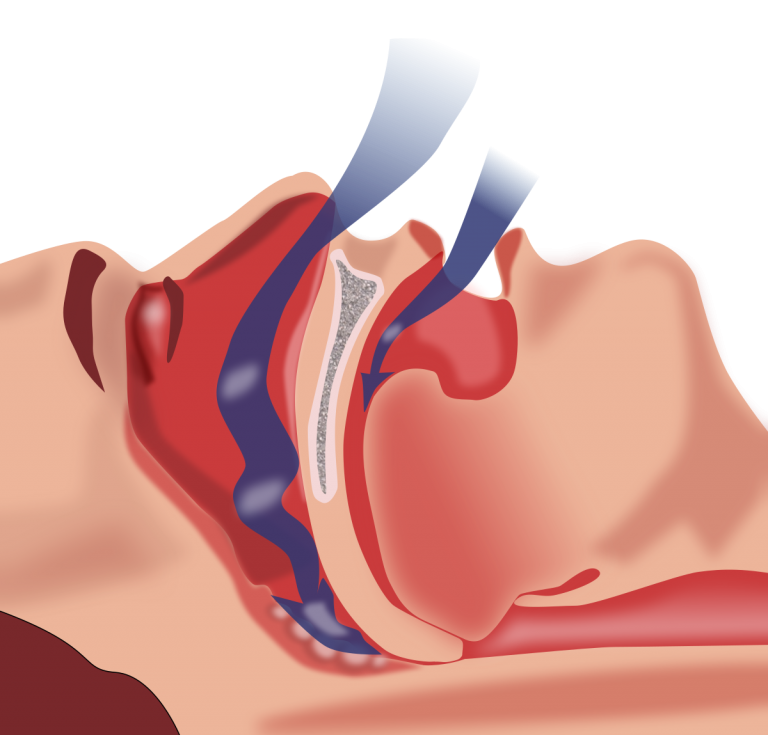
وقفه تنفسی مرکزی خواب
وقفه تنفسی مرکزی خواب (CSA) که معمولاً در سالمندی بروز می کند بر اثر نارسایی دورهای مکانیسمهای CSA ایجاد می شود که محرک تنفس هستند.
CSA طبق تعریف عبارت است از فقدان تنفس به دلیل فقدان تلاش تنفسی.
این یک اختلال کنترل تهویه است که در آن دوره های مکرر وقفه تنفس و افت تنفسی به شکل متناوب یا دوره ای در خلال خواب بر اثر تغییرات تلاش تنفسی ایجاد میشود.
یافته اولیه این بود که OSA منجر به شکایت خواب آلودگی مفرط میشود در حالی که CSA به شکل بیخوابی تظاهر می کند.
اما مطالعات چند موردی بعدی نشان داد که هر یک از این علایم ممکن است در هر یک از این دو اختلال دیده شود.
ویژگیهای خواب نگاری در CSA شبیه OSA است اما به جز این که در خلال دوره های وقفه تنفسی، وقفه تلاش تنفسی در لیدل های اکستانسیون قفسه سینه ولی دل های شکمی دیده می شود.
DSM-5 سه زیر نوع برای CSA در نظر گرفته است:
CSA ایدیوپاتیک ، الگوی تنفسی شین شین استوکس و CSA همراه با مصرف مواد افیونی.
اما علل متعددی و متفاوتی وجود دارد که میتواند منجر به کاهش تلاش تنفسی شوند از جمله سه زیر نوع بالا و نیز ارتفاع بالا، ضایعات ساقه مغز، بیماری های طبی اختصاصی، برخی مواد یا داروها و ناهنجاریهای مادرزادی.
CSA ایدیوپاتیک
یک نوع ایدیوپاتیک CSA وجود دارد. در این بیماران معمولا در خلال بیداری فشار دی اکسید کربن شریانی در حد بهنجار پایین است( PaCO2) و پاسخ تنفسی تهویه بالایی به CO2 نشان می دهند.
این بیماران با علایم و خواب آلودگی روزانه،بی خوابی یا بیدار شدن همراه با تنگی نفس مراجعه میکنند.
وقفه های تنفسی در خلال خواب مستقل از تلاش تهویه بروز میکند .
خواب نگاری نشان دهنده وجود دستکم ۵ وقفه تنفسی مرکزی در هر ساعت خواب است.
تنفس شین استوک
تنفس شین استوک یک الگوی تنفسی منحصر به فرد شامل طولانی شدن هایپرپنه است که در خلال آن حجم جاری به صورت متناوب به تدریج افزایش و سپس کاهش مییابد.
دوره های هایپرپنه در نوسان با دورههای واقع وقفه افت تنفسی دیده میشود که با کاهش تلاش تهویه همراه اند.
این الگو در مردان مسن دچار نارسایی احتقانی قلب یا سکته مغزی شایعتر است. همچون CSA اولیه این بیماران با شکایات خوابآلودگی روزانه، بی خوابی و بیدار شدن با حالت تنگی نفس مراجعه میکنند.
خواب نگاری نشان دهنده وجود حداقل ۱۰ دوره وقفه تنفسی و افت تنفسی مرکزی در هر ساعت خواب است.
CSA ناشی از ارتفاع بالا
وقفه تنفسی مرکزی در شروع خواب در ارتفاع بالای 7600 متر پدیدهای همگانی است اما میتواند در ارتفاع 5000 متر( به خصوص در صورت صعود سریع) نیز روی دهد.
این زیر نوع دیگر درDSM-5 وجود ندارد اما ممکن است همچنان اهمیت بالینی داشته باشد.
دوره های وقفه تنفسی مرکزی در تناوب با دورههای تنفس بالا(هیپرپنه) در چرخه های ۱۲ تا ۳۴ ثانیه دیده می شود.
این یک نوع گسترش کنترل تنفسی بدو خواب است در حالیکه گیرندههای PH بصلالنخاع نقطه تنظیم خود را بالا برد و برای پاسخ دهی نیازمند PH پایین تری هستند.
در ارتفاعات بالاتر تهویه مفرط منجر به آلکالوز همراه با کاهش دی اکسید کربن می شود که تغذیه در حین خواب را کاهش میدهد.
ساختمان خواب ممکن است آسیب ببیند و مدت مراحل یک و دو افزایش یافته و خواب موج آهسته کاهش یابد.
خواب REM ممکن است تحت تاثیر قرار نگیرد.
این اختلال را می توان با استازولامید درمان کرد که سبب کاهش PH سرم و افزایش سائق تنفسی می شود.
عوارض استازولامید عبارت است از اسیدوز متابولیک، عدم توازن الکترولیتی،آنافیلاکسی،سندرم استیونس_جانسون، نکرولیز اپیدرمی سمی و آگرانولوسیتوز.
واکنش های شایع عبارتند از خستگی، بی اشتهایی، تغییر چشایی، پر ادراری،اسهال،مدفوع سیاه(ملنا)، وزوز گوش و حساسیت به نور که البته از عوارض این دارو محدود به اینها نیست.
CSA ناشی از بیماری طبی غیر شین استوکس
این نوع CSA معمولا بر اثر ضایعات ساقه مغز مرتبط با طیف وسیعی از عوامل مختلف ایجاد میشود.
اختلالات کلیوی و قلبی نیز میتواند سبب وقفه تنفسی مرکزی شوند.
ملاک های تشخیصی مستلزم اثبات وجود دست کم ۱۰ و وقفه تنفسی مرکزی یا افت تنفسی مرکزی در هر ساعت خواب با الگوی تنفسی شتابنده و کاهنده همراه با بر انگیختگی و انقطاع خواب است که در خواب نگاری به اثبات رسیده باشد.
CSA ناشی از مصرف دارو یا مواد
دوره های وقفی تنفسی مرکزی ممکن است بر اثر انواعی از داروها یا ترکیب داروهای مختلف و مهمتر از همه مواد افیونی طولانی اثر ایجاد شود.
با این حال سایر مواد یا داروها نیز ممکن است با نوساناتی در کنترل عصبی عضلانی همراه شده منجر به بروز CSA شوند.
ملاک های تشخیصی عبارتنداز شاخص وقفه تنفسی مرکزی( اعداد دورهها در هر ساعت) معادل ۵ یا بیشتر و مصرف دستکم دو ماهه دارو یا مواد مورد نظر.
تنفسی اولیه خواب شیر خواری
این نوع CSA شامل وقفه تنفسی یا افت تنفسی طول کشیده همراه با هیپوکسمی، برادیکاردی یا هر دوی آنهاست.
این اختلال نوزادان زودرس را مبتلا می کند احتمالاً به دلیل اینکه ساقه مغز آنها به طور کامل رشد نکرده است.
اختلال مزبور بر اثر سایر مشکلات طبی که وضعیت رشدی و فیزیولوژی شیرخوار را به هم می زند تشدید می شود.
افت تهویه مرتبط با تنفس
بیماران دچار افت تهویه ایدیوپاتیک ریه طبیعی دارند و تهویه حبابچه ای آنها کاهش یافته، تجربه عدم اشباع اکسیژن شریانی مرتبط با خواب( احتمالا به دلیل کند شدن پاسخ گیرنده های شیمیایی) می شود.
این بیماران دچار بیماری ریوی، چاقی، کیفواسکولیوز یا سایر اختلالات ساختمانی ایجادکننده افت تهویه نیستند.
در خواب نگاری دوره های تنفس سطحی طولانی تر از ۱۰ ثانیه در دورههای همراه با عدم اشباع اکسیژن شریانی و برانگیختگی های مکرر از خواب مرتبط با آشفتگیهای تنفس یا به برادیکاردی دیده میشود.
بیماران اغلب از خواب آلودگی مفرط روزانه، بیدار شدن های مکرر در حین خواب یا بیخوابی شاکی اند.
افت تهویه مادرزادی حبابچه ای مرکزی
اختلال که گاهی نفرین اوندین نامیده میشود یک بدخوابی افت تهویه حبابچه ای مرکزی مادرزادی است که به وسیله بیماری ریوی اولیه یا ضعف عضلات تهویه قابل توضیح نیست.
افت تهویه مرتبط با خواب بر اثر اختلال در کنترل خودکار تنفس ایجاد میشود.
سندرم افت تهویه مرکزی مادرزادی هر چند از بدو تولد شروع می شود اما در ابتدا ممکن است شناسایی نشود.
در انواع شدید درمان شامل حمایت تنفسی مداوم است.
تهویه هم ابتلای مرتبط با خواب
افت تهویه هم ابتلای مرتبط با خواب با خواب زمانی بروز میکند که افت تهویه پیامد یک بیماری طبی مانند آسیب عروقی یا پارانشیمی ریه، انسداد مجرای ای هوای تحتانی یا اختلالات عصبی عضلانی یا دیواره قفسه سینه باشد.
بافت تهویه مرتبط با تنفس ناشی از پاتولوژی عروقی یا پارانشیمی ریه
بیماری پارانشیمی ریه یا بیماری عروقی علت اولیه هیپوکسمی محسوب میشود.
این بیماری ها عبارتند از بیماری بینابینی ریه، انواع ایدیوپاتیک و ثانویه پرفشاری ریوی، فیبروز کیستیک( که پارانشیم ریه و مجاری تحتانی را درگیر میکند) هموگلوپاتی ها نظیر کم خونی سلول داسی شکل.
هیپوکسمی شبانه می تواند منجر به پرفشاری شریان ریوی، کورپولمونال( قلب ریوی= بیماری قلبی ناشی از هیپرتانسیون ریوی) و کژ کاری عصبی شناختی شود.
مطالعات خواب نشان دهنده عدم اشباع پایدار اکسی هموگلوبین در خلال خواب هستند که در غیاب وقفه تنفسی یا دورههای افت تنفسی قابل شناسایی بروز می کنند.افت تهویه مرتبط با خواب ناشی از انسداد مجاری هوایی تحتانی.
گفت طعمیه مرتبط با تنفس ناشی از انسداد مجرای هوایی تحتانی
این تشخیص زمانی که گذاشته میشود که نسبت FEVI (بازدمی اجباری در یک ثانیه) به FVC( ظرفیت حیاتی اجباری) کمتر از ۷۰ درصد مقدار پیشبینی شده در آزمایش کارکرد ریه ( PFD) باشد.
بیماری های مزمن انسدادی ریه( COPD) شامل آمفیزم و برونشیت مزمن، کمبود آلفا۱ آنتی تریپسین، برونشکتازی و فیبروز کیستیک اکثریت اختلالاتی هستند که موجب این نوع آشفتگی خواب می شوند.
هیپوکسمی شبانه به طور بالقوه می تواند منجر به پرفشاری شریان ریوی و کورپولمونال شود.
هیپوکسمی پایدار همچنین می تواند سبب آسیب مغزی شود.
مطالعات خواب نشان میدهند عدم اشباع پایدار اکسی هموگلوبین در خلال خواب در غیاب دوره های قابل شناسایی وقفه تنفسی یا افت تنفسی بروز می کنند.
افت تهویه مرتبط با تنفس ناشی از بیماریهای دیواره قفسه سینه و عصبی عضلانی
میاستنی گراویس و اسکلروز آمیوتروفیک جانبی( LAS ) که همراه با OSA بروز می کنند می توانند سبب تشدید هیپوکسمی ناشی از اختلالات عصبی عضلانی و دیواره قفسه سینه شوند.